| Pubblicato nel Novembre 1989 |
| PARODONTOLOGIA |
GUSTAVO PETTI
Medico Chirurgo Specialista in Odontoiatria - Parodontologo di Cagliari, P.zza Repubblica 4,
tel 070 498159
web site www.gustavopetti.it
Università di Sassari
Scuola di Specializzazione in Odontoiatria e Protesi Dentaria Direttore Prof. F.V.Tenti
Insegnamento di Parodontologia
Titolare Prof. a contratto G.Petti |
LA
RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA |
| |
| PRIME CONSIDERAZIONI
ISTOLOGICHE E SPERIMENTALI |
Parole
chiave
colla di fibrina, Interpore 200, membrana
amniotica, new attachment
La meta più
ambiziosa della chirurgia ossea, la realizzazione del new attachment, riehiede materiali adeguati e particolari accorgimenti tecnici.
Solo un rigoroso protocollo sperimentale in vivo e i successivi esami
istologici potranno confermarne il successo. |
| L' obiettivo della chirurgia ossea parodontale ricostruttiva è quello di ottenere, facendo ricorso agli innesti ossei, una rigenerazione dei tessuti parodontali distrutti. Un tessuto rigenerato un tessuto che ripete la stessa morfologia e istologia del tessuto da cui trae origine: lungo il difficile percorso per arrivare a questa ambita meta, un primo problema è costituito dal fatto che, dopo un innesto osseo, la proliferazione dell'epitelio gengivale avviene più rapidamente che non l'organizzazione dell'innesto stesso. L'epitelio del lembo si inserisce così tra dente e innesto, limitando il successo dell'intervento e portando al risultato di un attacco epiteliale lungo. La chirurgia ossea ricostruttiva si propone invece, come trattamento definitivo, di ottenere un attacco epiteliale corto. A tal fine si è pensato di provvedere a ricoprire l'innesto osseo con innesto di membrana amniotica", La membrana amniotica, "incollata" sulla superficie radicolare e sull'innesto osseo con colla di fibrina umana, impedirebbe la migrazione in senso apicale dell'attacco epiteliale (figura 1). |

Fig. 1 In sezione, dal basso in alto: impianto osseo in blu, velo di Tissucol in giallo, membrana amniotica in azzurro, lembo mucogengivale in viola. La membrana amniotica impedisce la migrazione apicale dell'attacco epiteliale
|
|
| A questo punto, però, nasce un secondo problema. Il contatto diretto di un innesto osseo con la radice" può essere causa di riassorbimento radicolare e anchilosi (figura 2), Nyman sostiene che nella pratica quotidiana ciò non avverrebbe proprio a causa dell'interposizione dell'epitelio lungo tra radice e innesto: l'attacco epiteliale lungo sarebbe biologicamente valido da questo punto di vista, pur rimanendo un luogo di minor resistenza. Noi, però, non dobbiamo ottenere un semplice riempimento del difetto osseo, ma dobbiamo mirare ad avere la formazione di un attacco epiteliale corto, nuovo cemento, nuove fibre del legamento parodontale e nuovo osso: in una parola, l'insieme dei fattori che costituiscono il cosiddetto new attachment. |
| |
| |
| |
| |
| |
|
Pubblicato nel Novembre 1989
|
|
PARODONTOLOGIA
|
|
|
|
|
|
|
|
|
LA
RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA
|
|
GUSTAVO
PETTI
Medico Chirurgo Specialista in Odontoiatria - Parodontologo di Cagliari,
P.zza Repubblica 4,
tel 070 498159
web site www.gustavopetti.it
Università
di Sassari
Scuola di Specializzazione in Odontoiatria e Protesi
Dentaria Direttore Prof. F.V.Tenti
Insegnamento di Parodontologia
Titolare Prof. a contratto
G.Petti
|
PRIME CONSIDERAZIONI
ISTOLOGICHE E SPERIMENTALI
|
Parole
chiave
colla di fibrina, Interpore 200, membrana
amniotica, new attachment
La meta più
ambiziosa della chirurgia ossea, la realizzazione del new attachment,
riehiede materiali adeguati e particolari accorgimenti tecnici.
Solo un rigoroso protocollo sperimentale in vivo e i successivi esami
istologici potranno confermarne il successo.
|
| L'
obiettivo della chirurgia ossea parodontale ricostruttiva è quello
di ottenere, facendo ricorso agli innesti ossei, una rigenerazione dei tessuti
parodontali distrutti. Un tessuto rigenerato un tessuto che ripete la stessa
morfologia
e istologia del tessuto da cui trae origine: lungo il difficile percorso
per arrivare a questa ambita meta, un primo problema è costituito
dal fatto che, dopo un innesto osseo, la proliferazione dell'epitelio gengivale
avviene più rapidamente che non l'organizzazione dell'innesto stesso.
L'epitelio del lembo si inserisce così tra dente e innesto, limitando
il successo dell'intervento e portando al risultato di un attacco epiteliale
lungo. La chirurgia ossea ricostruttiva si propone invece, come trattamento
definitivo, di ottenere un attacco epiteliale corto. A tal fine si è
pensato di provvedere a ricoprire l'innesto osseo con innesto di membrana
amniotica", La membrana amniotica, "incollata" sulla superficie
radicolare e sull'innesto osseo con colla di fibrina umana, impedirebbe
la migrazione in senso apicale dell'attacco epiteliale (figura 1).
|
|
|
|
|
|
|
|
|
|
|
| Fig.
1 In sezione, dal basso in alto: impianto osseo in blu, velo di Tissucol
in giallo, membrana amniotica in azzurro, lembo mucogengivale in viola.
La membrana amniotica impedisce la migrazione apicale dell'attacco epiteliale |
|
|
|
A questo
punto, però, nasce un secondo problema. Il contatto diretto di
un innesto osseo con la radice" può essere causa di riassorbimento
radicolare e anchilosi (figura 2), Nyman sostiene che nella pratica
quotidiana ciò non avverrebbe proprio a causa dell'interposizione
dell'epitelio lungo tra radice e innesto: l'attacco epiteliale lungo sarebbe
biologicamente valido da questo punto di vista, pur rimanendo un luogo
di minor resistenza. Noi, però, non dobbiamo ottenere un semplice
riempimento del difetto osseo, ma dobbiamo mirare ad avere la formazione
di un attacco epiteliale corto, nuovo cemento, nuove fibre del legamento
parodontale e nuovo osso: in una parola, l'insieme dei fattori che costituiscono
il cosiddetto new attachment.
|
|
Fig.
2
Innesto della membrana amniotica B con la colla di fibrina A come protezione
dell'impianto di idrossiapatite non riassorbibile C: il contatto diretto
tra osso e radice potrebbe causare riassorbimento radicolare e anchilosi.
|
|
|
Basi
della sperimentazione in vivo
|
Studi
sperimentali sui cani hanno dimostrato che il tessuto gengivale non ha la
capacità di formare nuovo attacco, al pari dell'epitelio e dell'osso.
Bisogna quindi escludere dalla guarigione l'epitelio, la gengiva, l'osso.
E stato dimostrato da Nyman che la guarigione e la rigenerazione provengono
dallo spazio parodontale.
Nasce quindi la domanda: come lasciare libero il legamento parodontale e
lo spazio parodontale durante la guarigione tenendolo isolato da epitelio,
osso, connettivo? Nyman, sperimentalmente, protegge lo spazio parodontale
da epitelio, gengiva e osso interponendo tra queste strutture e la radice
una membrana artificiale non riassorbibile. Negli ultimi 3 anni tutti i
maggiori ricercatori del mondo hanno trasferito queste acquisizioni dalla
sperimentazione alla clinica, usando varie membrane artificiali, non riassorbibili,
per ottenere una rigenerazione parodontale. Nei casi non gravi o di media
gravità questa tecnica ha portato buoni risultati, ma non cosi nei
casi gravi dove il tessuto da rigenerare è ingente. Si è pensato
quindi che fosse importante non solo isolare lo spazio parodontale, ma anche
aiutare la rigenerazione nei vasti difetti ossei ricostruendo il tessuto
osseo stesso: attuare quindi un innesto osseo, e isolare nel contempo lo
spazio parodontale. Si è ritenuto importante anche superare il problema
di dover rimuovere a distanza di tempo la membrana artificiale, usando una
membrana riassorbibile, e precisamente la membrana amniotica umana. Alla
luce di tutte queste considerazioni è nata l'idea di proteggere lo
spazio parodontale con una membrana amniotica riassorbibile, che viene interposta
tra l'innesto osseo e la radice alla quale la membrana stessa viene incollata
con colla di fibrina umana. Il Dentista Moderno ha pubblicato più
volte considerazioni cliniche preliminari dell'autore(14,16,18) a proposito
di tale metodica, che è illustrata sinteticamente nelle figure 3-5.
Dopo aver preparato il letto ricevente per l'innesto osseo, si "incolla"
la membrana amniotica B alla radice con la colla di fibrina A (figura
3). A questo punto si procede all'innesto osseo C (figura 4).
Si ricopre l'innesto osseo stesso con membrana amniotica B' suturata con
colla di fibrina A' e si riposiziona infine il lembo mucoperiosteo D (figura
5). |
|
|
|
|
|
|
|
|
|
|
|
| Fig.
3 Dopo aver preparato il Letto ricevente per l'innesto osseo si procede
a incollare alla radice la membrana amniotica B con la colla di fibrina
A
|
|
|
Fig.
4 A questo punto, dopo aver incollato la membrana amniotica, si procede
all'impianto osseo di Interpore 200 (C)
|
|
|
|
|
|
|
|
|
|
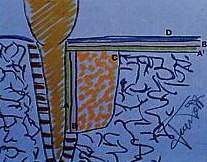
Fig.
5 Si ricopre l'impianto stesso con la membrana amniotica B' saturata con
Tissucol (A') e si riposiziona il lembo mucoperiosteo D. Lo spazio parodontale
E viene protetto dalla membrana amniotica B interposta tra l'impianto osseo
C e la radice, alla quale la membrana stessa viene incollata con Tissucol
(A') che ha anche la funzione di biostimolare le cellule dello spazio parodontate.
La membrana amniotica B' incollata con la colla di fibrina A' sull'impianto
C e ben adattata alla radice impedisce la migrazione apicale dell'attacco
D.
A = colla
di fibrina
B = membrana amniotica
C = impianto di Interpore 800
D = Lembo mucoperiosteo
E = spazio parodontale col legamento
A' = colla di fibrina
B' = membrana amniotica
|
 |
|
|
Discussione
|
| Impedendo
con la membrana amniotica e la colla di fibrina il contatto diretto dell'osso
con la radice se ne evita il riassorbimento e la conseguente anchilosi.
Evitando il contatto dello spazio parodontale con la gengiva viene impedita
la migrazione in senso apicale dell'attacco epiteliale stesso e, in ultima
analisi, dovrebbe essere consentito il formarsi di un attacco epiteliale
corto. La membrana amniotica a sua volta è stabilizzata con la colla
contro la radice. La colla occupa in pratica lo spazio fra la radice e la
membrana, e viene quindi invasa dalle cellule che sono in grado di rigenerare
il legamento parodontale; non va peraltro dimenticata l'azione biostimolante
la rigenerazione tissutale esercitata dalla colla di fibrina e dalla superficie
interna trofoblastica della membrana amniotica stessa. Tra la superficie
interna trofoblastica della membrana (rivolta verso la radice) e quella
esterna epiteliale (rivolta verso l'innesto osseo) c'è la membrana
basale; questo sandwich di tessuti, in particolare per la presenza della
membrana basale, costituisce una buona barriera alla penetrazione cellulare
tissutale. |
 |
|
|
|
|
|
Materiali
e metodi
|
| Per eseguire l'intervento proposto
occorrono una membrana amniotica(7), colla di fibrina umana e Interpore
200. |
| La
membrana amniotica |
| Al termine della
gravidanza il sacco amniotico è costituito da 2 membrane sovrapposte:
una interna, che corrisponde alla faccia fetale del sacco ed è chiamata
membrana amniotica, e una esterna, che corrisponde alla membrana trofoblastica.
Tra queste membrane è interposto un sottile strato connettivale lasso
che costituisce anche il piano di clivaggio per la separazione delle membrane.
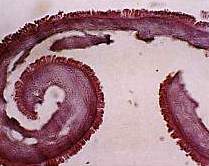
Anche la membrana amniotica isolata presenta quindi 2 facce, una fetale
e una trofoblastica (figura 7). La faccia fetale, di origine ectodermica,
è costituita da un epitelio cubico monostratificato che poggia su
una membrana basale. La faccia trofoblastica, di origine mesodermica, è
invece costituita da una parte del connettivo lasso aderente all'epitelio.
Con particolari colorazioni istologiche si può documentare la presenza
di cromatina nucleare, di glucoso-amino-glicani e di fibre collagene nello
strato basale". La membrana amniotica esplica la sua attività
solo a livello locale e l'antigenicità è molto bassa, quindi
non viene stimolata la risposta immunitaria dell'ospite. Tra le proprietà
più importanti della membrana amniotica ricordiamo la difesa meccanica
dalla contaminazione batterica dell'ambiente esterno, la riduzione della
popolazione batterica e del dolore locale, l'aumento della velocità
di riparazione tissutale e lo stimolo alla neo-angiogenesi e alla rigenerazione
tissutale. La membrana amniotica è presentata in sospensione in mezzo
acquoso contenuto in una fiala ermeticamente chiusa. Aperta la fiala si
mantiene idratata la membrana amniotica immergendola in soluzione fisiologica
sterile. L'amnios va incontro a un lentissimo riassorbimento, che avviene
in media in 5 settimane in ferite chiuse o in 12-14 giorni come copertura
di ferite. La compatibilità della membrana amniotica con i tessuti
parodontali è eccellente, come dimostra il suo impiego quale protezione
della sede donatrice di un innesto libero di gengiva o di lembi peduncolati"
e più recentemente, in chirurgia ossea parodontale, come protezione
di innesti ossei allo scopo di impedire la migrazione apicale dell'epitelio
giunzionale" o come protezione di zone ossee esposte dopo osteotomia
per necrosi ossee da arsenico". Gli innesti di amnios sono stati completati
sia con le consuete tecniche di sutura che con l'uso della colla di fibrina
umana, per studiarne almeno dal punto di vista clinico la tollerabilità
e il comportamento. |
 |
|
|
|
|
| La
colla di fibrina |
|
|
| La
colla di fibrina umana(17) è costituita da Tissucol liofilizzato
(contenente fibrinogeno e fattore XIII) che viene ricostituito a 37°
C con una soluzione di aprotinina, che ha la funzione di determinarne un
più lento riassorbimento inibendo la fibrinolisi locale, e da trombina
bovina liofilizzata. La trombina viene ricostituita in una soluzione di
cloruro di calcio alla concentrazione di 4 U.I./ml o di 500 U. I./ ml, a
seconda che si vogliano ottenere consistenza fluida, lungo tempo di lavorazione,
forte potere collante e debole azione antiemorragica oppure consistenza
densa, azione immediata, fortissimo potere collante e potente azione antiemorragica.
Le 2 soluzioni del Tissucol e della trombina, cosi ricostituite, si riuniscono
per formare la colla di fibrina, Si usa a questo scopo una siringa a 2 vie
che consente alle soluzioni ottenute di rimanere separate e di reagire solo
al momento della fuoriuscita dell'ago. E' da segnalare la grande capacita
biostimolante che la colla di fibrina esercita sui fenomeni di rigenerazione
tissutale. |
| L'Interpore
200 |
| L'Interpore
200 L'Interpore 200 è un osso artificiale non riassorbibile(6). Si
tratta di una idrossiapatite microporosa che ri produce la microstruttura
ossea partendo dalla lavorazione del corallo marino; è costituita
da canalicoli del diametro di 190-220 µm e rappresenta il terreno
ideale per la crescita d'osso al suo interno (Petti 1986), |
|
|
|
|
|
 |
|
 |
|
 |
 |
 |
 |
|